单纯疱疹传不传染 单纯疱疹有哪些治疗方法
2018-07-24 07:49 来源:网友分享
一、单纯疱疹会传染吗

单纯疱疹一般不会传染的。
单纯疱疹是人类单纯疱疹病毒所致,多侵犯皮肤黏膜交界处,皮疹为限局性簇集性小水疱,病毒长期潜伏和反复发作为其临床特征、病毒经过口腔、呼吸道、生殖器以及皮肤破损处侵入体内,因此病毒可以通过以上途径传播,确诊后也需要结合发病部位采取治疗措施,那么单纯疱疹的检查有哪些?
1、血清学检查及HSV抗体检测
(1)疑及新生儿患有宫内HSV感染者,血清(可采脐血或足跟血标本)IgM型HSV抗体检测阳性即可确诊。
(2)故对于成人疑难病例,HSV抗体检测阳性对临床诊断帮助不大;然而HSV抗体检测阴性则有助于排除单纯疱疹(倘若受检者存在免疫应答功能缺陷,则不在此例)。由于成年人群中有很高的HSV抗体检出率,大多获自隐性感染,且抗体的存在尚不能完全保护机体免受疱疹病毒的重复感染。
2、PCR检查
其灵敏度很高,可在数小时内做出检测报告,已成为临床诊断HSV感染或带毒状态的重要手段;但须在经过技术认证合格的实验医学实验室内进行,并在操作过程中注意避免污染。利用PCR技术进行HSV基因检测,可提供单纯疱疹病毒在患者体内存在的直接证据。
鉴于HSV-2隐性感染可能是男性不育的一个原因,对不育不孕门诊的就诊者,应将PCR技术检测HSV作为精液、宫颈液标本筛查的常规。
3、细胞培养
单纯疱疹病毒易于进行体外细胞培养,并能产生可见的细胞病变;故可用棉拭子在病损处采样或采集脑脊液等体液标本接种细胞,培养分离病毒作出诊断;并可采用细胞免疫组化、免疫荧光技术检测单纯疱疹病毒抗原蛋白,或原位杂交技术检测其基因成分,进一步进行HSV-1、HSV-2的分型。
病毒细胞培养鉴定是HSV诊断的金标准,然而其技术条件要求较高,故难以在临床普遍推广。
二、单纯疱疹的常规治疗方法有哪些呢
体表皮肤黏膜限局性HSV感染可仅采用局部用药治疗,对症状、皮损较重,或播散性感染或重要脏器受累的患者则应给予全身性抗病毒用药及相应的对症支持治疗。
1、局部治疗
以收敛、干燥,防止继发感染为主。可外用3%酞丁胺霜、3%阿昔洛韦眼膏及2%甲紫溶液局部涂搽,3或4次/天即可。若有继发感染,可用0.5%新霉素软膏、0.5%金霉素眼膏或莫匹罗星软膏、达维邦乳膏等。糜烂渗出时,可用3%硼酸溶液、1%醋酸铝溶液局部湿敷,可以使皮损干燥、疼痛减轻或消失,缩短病程。
疱疹性角膜炎结膜炎,可用0.1%疱疹净眼药水,1%阿昔洛韦眼药水及0.1%病毒唑眼药水滴眼,1次/2小时。复发性患者,可用3%阿昔洛韦眼膏与0.1%地塞米松滴眼液联合治疗,较单用抗病毒药物见效快、疗效高、疗程短。
2、全身治疗
可选择核苷类抗病毒药物口服治疗。除核苷类抗病毒药物外,非核苷类抗病毒药亦可选用,如利巴韦林、异丙肌苷、聚肌胞、干扰素等,可与核苷类药物配合使用。
三、单纯疱疹的发病原因是什么

主要病因: 单纯疱疹病毒导致
疱疹是一类常见,而且历史古老的传染性皮肤病。最早见于古希腊,从18世纪临床上已注意生殖器疱疹的存在到19世纪以后疱疹类疾病的发病率上升,因为工业革命促使人口居住密集和人口大规模流动,通过一般接触及性接触传播疱疹的机会增加。此后并发现疱疹病毒具有潜伏性感染的特点。
单纯疱疹病毒呈球形,由核壳体及病毒外包膜组成。核壳体呈二十面体形状,由162个壳微粒构成;其核心内含有病毒基因组,为线性双链DNA分子,长度为15226kb,HSV-1、HSV-2两个亚型基因组之间的同源性仅为47%~50%。单纯疱疹病毒基因组至少编码70种不同的蛋白质。成熟的病毒核壳体至少含有七种蛋白质。核壳体表面有一层物理结构尚不完全明确的内膜,含有四种蛋白质成分,与病毒基因的转录复制有关。单纯疱疹病毒的外包膜系双层含脂糖蛋白。糖蛋白成分复杂,至少包括六种;其中,糖蛋白gG的抗原特异性是鉴别HSV-1型或2型的血清学依据。
本病是由DNA病毒的单纯疱疹病毒(Herpes Simplex Virus,HSV)所致。人类单纯疱疹病毒分为两型,即单纯疱疹病毒Ⅰ型(HSV-Ⅰ)和单纯疱疹病毒Ⅱ型(HSV-Ⅱ)。Ⅰ型主要引起生殖器以外的皮肤、
单纯疱疹病毒侵入宿主细胞后,病毒DNA进入细胞核内复制,与此同时,病毒DNA转录物进入胞质,指导病毒结构蛋白在细胞质内的合成;随后,子代病毒DNA回到胞质内装配为具有感染性的成熟病毒颗粒。在单纯疱疹病毒的复制过程中,成熟的病毒颗粒大约只占少数,其余因未能被及时加工、包装,而被迅速降解,或成为非感染性的不成熟病毒颗粒。
粘膜(口腔粘膜)和器官(脑)的感染。Ⅱ型主要引起生殖器部位皮肤粘膜感染。此两型可用荧光免疫检查及细胞培养法相鉴别。
疱疹病毒科分为α、β、γ三个亚科,包括114个成员,具有一定的宿主特异性,分别感染人或其他的动物。目前,人疱疹病毒至少包括8个成员(表1)。
单纯疱疹的病原体为人单纯疱疹病毒,在病毒分类学上归于人疱疹病毒科α亚科,单纯疱疹病毒属,分为HSV-1、HSV-2两个亚型。HSV-1亚型主要侵犯腰以上部位,尤其是面部、脑组织等;而HSV-2 型主要侵犯腰以下部位,尤其是生殖器等,故有生殖器疱疹之称;但这种区分并非严格。
研究证明,复发性单纯疱疹患者可有细胞免疫缺陷。一般认为HSV-Ⅱ型与宫颈癌发生有关。
人是单纯疱疹病毒的唯一自然宿主。病毒经呼吸道、口腔、生殖器粘膜以及破损皮肤进入体内,潜居于人体正常粘膜、血液、唾液及感觉神经节细胞内。原发性感染多为隐性,大多无临床症状或呈亚临床表现,仅有少数可出现临床症状。原发感染发生后,病毒可长期潜伏于体内。正常人群中约有50%以上为本病毒的携带者。HSV在人体内不产生永久免疫力,每当机体抵抗力下降时,如发热、胃肠功能紊乱、月经、妊娠、病灶感染和情绪改变时,体内潜伏的HSV被激活而发病。
人单纯疱疹病毒对外界抵抗力不强,56℃加热30min、紫外线照射5min、乙醚等脂溶剂均可使之灭活;但可在-70℃环境长期保存其生物学活性。
四、单纯疱疹的临床症状有哪些

临床上可分为原发型与复发型两型。初发单纯疱疹潜伏期2~12天,平均6天,几乎所有的内脏或黏膜表皮部位都可分离到HSV。初次感染(不论是HSV-Ⅰ或是HSV-Ⅱ)时宿主急性期血清中无HSV抗体,常伴有全身症状,且往往比复发性疱疹明显。原发型单纯疱疹皮肤黏膜损害常需2~3周愈合,而复发型单纯疱疹的皮损大多于1周内即可消失。
1、皮肤疱疹
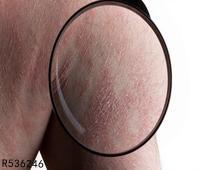
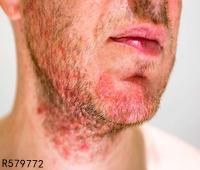
好发于皮肤黏膜交界处,以唇缘、口角、鼻孔周围等处多见。初起局部皮肤发痒、灼热或刺痛,进而充血、红晕,后出现针头或米粒大小簇集水疱群,基底微红,水疱彼此并不融合,但可同时出现多簇水疱群。水疱壁薄,疱液清亮,短期自行溃破、糜烂、渗液,2~10天后干燥结痂,脱痂后不留瘢痕。
2、口腔疱疹
疱疹和溃疡出现在口腔黏膜、舌部、齿龈、咽部,可波及食管。患者局部疼痛、拒食、流涎。可伴发热及颌下淋巴结和(或)颈淋巴结肿大。儿童与青年人多见。
3、生殖器疱疹
主要为HSV-Ⅱ型感染所致。生殖器、会阴、外阴周围、股部和臀部皮肤均可受累,出现疱疹、溃疡及点片状糜烂。男性多发生在龟头、包皮、冠状沟、阴茎,亦可累及阴囊;女性则多见于大小阴唇、阴蒂、阴道、宫颈,亦可累及尿道。有肛交史同性恋者可引发疱疹性直肠炎,继而出现肛周和直肠化脓性感染或腹股沟淋巴结炎。
4、眼疱疹
表现为单疱性角膜炎、结膜炎,大多为单侧性,常伴患侧眼睑疱疹或水肿及耳前淋巴结肿大。反复发作者可致角膜溃疡、浑浊,甚至穿孔致盲。在新生儿和AIDS患者中,可发生脉络膜视网膜炎。
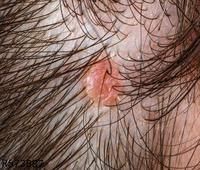
5、疱疹性瘰疽
是原发口或生殖器疱疹的一种并发症。病毒可经手指上皮破损处进入或由于职业及其他原因而直接进入手指表皮内,疱疹病变常发生于末端指节,深入至甲床形成蜂窝状坏死;故局部疼痛剧烈,呈跳痛样,常伴有发热、肘窝和腋窝淋巴结炎。经常裸手接触疱疹患者的牙医和护士易有罹患本病的危险。















 1
1 2
2 3
3 4
4 5
5