紫外光治疗接触性皮炎好吗 患上接触性皮炎的症状
2018-07-26 08:11 来源:网友分享
一、紫外光治疗接触性皮炎的作用

(一)杀菌作用
紫外线照射感染创面,可直接杀灭病原体或改变微生物生存环境,抑制其生长繁殖。紫外线的杀菌作用与其波长有关,不同波长紫外线杀菌能力不一。300nm以上者几乎没有杀菌能力,300nm以下者随波长的缩短而杀菌力增强,250~260nm最强,以后又降低,此被称为紫外线杀菌曲线(图4-1)。且各种细菌对不同波长紫外线的敏感性有差异,金黄色葡萄球菌对253.7nm紫外线最敏感。此外,紫外线照射必须达到一定的辐照强度才具有有效的杀菌作用,研究显示 3×10的三次方erg·cm的负二次方的强度即可抑制细菌生长,每个细菌受到7.6×10的六次方个光量子的作用时,生长即明显受抑制。丹麦医师Niels Finsen 使用人工紫外线治愈了寻常狼疮和皮肤结核,因此还获得了1903年的诺贝尔医学奖。
(二)促进维生素D合成作用
是紫外线辐射皮肤后的重要生理作用,峰值波长位于280nm(图4-1)。这不仅对佝偻病和软骨症有预防和治疗作用,对预防老年人骨质疏松症也有积极意义。
(三)促进局部血液循环作用
紫外线照射区血管舒张,局部营养状况改善,可使炎症介质加快清除,缺氧和酸中毒情况得到缓解。紫外线引起红斑反应的因素均可使局部血液循环改善,其红斑形成曲线有(图4-1)两个峰值波长,分别位于297nm和250~260nm。此外,蓝紫光可使皮肤循环增加100%,紫外线光源中大多伴有一定数量的蓝紫光。通常紫外线红斑反应引起的血液循环改善是延迟性的,蓝紫光则为即时效应。
(四)止痛作用
红斑量紫外线治疗有明显的镇痛效果。照射区痛阈升高,感觉时值延长,对炎症性和非炎症性疼痛均有良好的缓解作用。350nm的紫外线有50%可穿透到游离神经末梢的深部,使这些感觉神经末梢进入间生态(传导暂停)而致痛觉减弱。
(五)消炎作用
上述杀菌作用,促进局部血液循环作用和止痛作用均有利于消炎作用。此外,紫外线可动员和加强机体免疫功能,如UVB和UVA可刺激网状内皮系统等活其功能;紫外线照射后皮肤蛋白变性(附加抗原)而导致机体补体和凝集素的增加;在各种剂量的紫外线作用下,机体调理素增加,能促进吞噬作用。因此,紫外线的消炎作用是上述诸因素的综合效应。
(六)促进伤口愈合作用
紫外线有促进细胞生长、分裂和增殖作用以及改善血液循环、改善组织细胞营养和再生条件的作用等,均有利于伤口的愈合。临床上可用于治疗各种感染创面、迁延不愈的伤口和皮肤溃疡等。
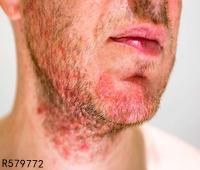
二、接触性皮炎会有哪些表现

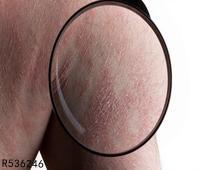
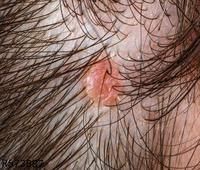
皮炎表现一般无特异性,由于接触物、接触方式及个体反应不同,发生皮炎的形态、范围及严重程度也不相同。轻症时局部呈红斑,淡红至鲜红色,稍有水肿,或有针尖大丘疹密集,重症时红斑肿胀明显,在此基础上有多数丘疹、水疱,炎症剧烈时可以发生大疱。水疱破裂则有糜烂、渗液和结痂。如为烈性的原发刺激,可使表皮坏死脱落,甚至深及真皮发生溃疡。当皮炎发生于组织疏松部位,如眼睑、口唇、包皮、阴囊等处则肿胀明显,呈局限性水肿而无明确的边缘,皮肤发亮,表面纹理消失。
皮炎的部位及范围与接触物接触部位一致,境界非常鲜明,但如接触物为气体、粉尘,则皮炎呈弥漫性而无一定的鲜明界限,但多发生在身体暴露部位。
自觉症状大多有痒和烧灼感或胀痛感,少数严重病例可有全身反应,如发热、畏寒、头痛、恶心等。
病程有自限性,一般去除病因后,处理得当,1~2周可痊愈。反复接触或处理不当,可以转为亚急性或慢性皮炎,呈红褐色苔藓样变或湿疹样改变。
刺激性接触性皮炎在临床上急性期可表现为红斑、水疱、渗出。亚急性、慢性可表现红斑、粗糙、脱屑、皲裂。根据接触刺激物的性质和接触时间长短,临床上可表现为急性刺激性皮炎、延迟性急性刺激性皮炎、刺激性反应、累积性刺激性皮炎、脓疱性刺激性皮炎、机械性刺激诱发皮炎等。
三、接触性皮炎要怎样治疗
接触性皮炎的病因与接触物有密切关系,首要治疗措施是找出过敏原因,避免再次接触该种物质,治疗已出现的症状。
1.寻找过敏原因
详细采取病史,仔细询问与发病有关的环境、所接触的物质的种类、数量、理化性质、接触时间长短、接触方式、过去有无类似发疹情况等。从病史中来分析与哪种物质可能有关,为皮肤斑贴试验提供依据。一旦找到过敏原因,力求避免再次接触。
对于存留在皮肤上的刺激物质或毒性物质应尽快冲洗清除,冲洗时可用清水、生理盐水或淡肥皂水。接触物若为强酸,可用弱碱性液体冲洗(如苏打水);如为强碱性物质,可用弱酸性液体冲洗(如硼酸液)。
2.避免刺激
出现临床症状,应尽量减少局部刺激。避免搔抓,不宜用热水烫洗,避免强烈日光或热风刺激。
3.全身治疗
内服抗组胺类药物,如赛庚啶、苯海拉明、氯苯那敏、阿伐斯汀、西替利嗪、咪唑斯丁、依巴斯汀、地氯雷他定等;大剂量维生素C口服或静注;10%葡萄糖酸钙注射液,静脉推注。面积广泛,糜烂和渗液严重者,可给予糖皮质激素。如口服泼尼松、曲安西龙或地塞米松;得宝松肌内注射。重症者也可先用氢化可的松或地塞米松静脉滴注,等症状减轻后,口服维持。
接触性皮炎如果合并局部感染,如淋巴管炎、淋巴结炎、软组织炎时,可使用抗生素,轻者给予罗红霉素、青霉素Ⅴ钾、头孢氨苄或磺胺类药物口服;重者静脉给与青霉素、头孢类菌素或奎诺酮类抗生素。
4.局部治疗
局部治疗十分重要,应根据临床表现分别对待。
(1)急性阶段 以红斑、丘疹为主者,用洗剂、霜剂或油膏。如炉甘石洗剂、振荡洗剂、曲安奈德霜、氯氟舒松霜、肤轻松霜等,也可使用含有松馏油、糠馏油、氧化锌的油膏外涂。红肿明显,伴水疱、糜烂和渗液者可做开放性冷湿敷,湿敷溶液有3%硼酸溶液、1∶2醋酸铝溶液、1:8000高锰酸钾溶液。如有脓性分泌物者,用0.02%呋喃西林溶液或0.5%依沙吖啶溶液湿敷。湿敷不宜过长,通常湿敷2~3天,待渗液停止,肿胀消退后,可停止湿敷,改用霜剂或油膏外涂。
(2)亚急性或慢性阶段 以霜剂及油膏外用为主,可用皮质类固醇激素软膏,也可用松馏油膏、黑豆镏油膏、氧化锌油膏等,如有脓性分泌物,可在油膏中加入抗生素,如新霉素、红霉素、杆菌肽,或其他杀菌剂如莫匹罗星软膏、黄连素、汞剂等。
四、接触性皮炎的病因
病因可分为原发性刺激和变态反应两种。①原发刺激性接触性皮炎 接触物对皮肤有很强的刺激性,任何人接触后均可发生皮炎,称为原发性刺激。原发性刺激分为两种,一种刺激性很强,接触后短时间内发病;另一种较弱,较长时间接触后发病,如肥皂、有机溶剂等。②变态反应性接触性皮炎 接触物基本上是无刺激的,少数人接触该物质致敏后,再次接触该物质,经12~48小时在接触部位及其附近发生皮炎。
能引起接触性皮炎的物质很多,主要有动物性、植物性和化学性三种。
本病根据接触史,在接触部位或身体暴露部位突然发生境界清晰的急性皮炎,皮疹多为单一形态,除去原因后皮损很快消退等特点,容易诊断。当病因不明或与数种接触物接触,需要寻找病因时,可做斑贴试验。















 1
1 2
2 3
3 4
4 5
5