血糖监测表是什么 怎么看血糖检测表
2018-11-26 06:31 来源:网友分享
一、怎样进行血糖监测
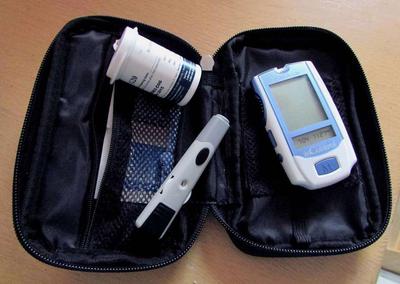
国际糖尿病联盟在糖尿病治疗指南中明确提出,糖尿病患者的血糖控制目标值是:糖化血红蛋白<6.5%,空腹血糖<6毫摩尔/升,餐后2小时血糖<8毫摩尔/升。但在我国糖尿病人群中,血糖达到上述标准的比例很低,没有进行科学的血糖自我监测是重要原因之一。
单独一次血糖监测的影响因素很多,如果仅根据一次血糖测定结果调整治疗,往往会出现偏差。理想的自我血糖监测,应当是每天多时点测定血糖。从经济学和可操作性方面考虑,建议糖友选择一天中具有特定意义及代表性的若干时间点,如空腹血糖、餐前血糖、餐后2小时血糖、睡前血糖和夜间血糖等。
空腹血糖。空腹血糖是指禁食8~12小时后的血糖,即清晨空腹状态下的血糖,午餐和晚餐前血糖不在此列。这一指标主要反映患者自身胰岛β细胞的基础功能,能体现头天晚上所用药物对整个夜间乃至清晨血糖的控制情况,也是诊断糖尿病的标准之一。
二、血糖监测表什么时候用

餐前血糖。指午餐和晚餐前的血糖,反映胰岛β细胞分泌功能的持续性。通过查餐前血糖可以指导糖友调整将要吃入的食物总量和餐前注射胰岛素(或口服药)的量。
餐后2小时血糖。主要反映胰岛β细胞的储备功能。测定应从吃第一口饭开始,到满2小时时为止,不能从吃完饭采开始计时。
睡前血糖。反映胰岛β细胞对晚餐后高血糖的控制能力,可指导夜间用药或注射胰岛素剂量及睡前的加餐,以避免夜间发生低血糖,保证睡眠安全。一般睡前血糖如小于6毫摩尔/升,夜间低血糖发生率大于50%,因而低血糖耐受能力较低的糖友(如老年人、并发冠心病者)应加强睡前血糖监测。
测血糖的时间和频率,要根据糖友病情的实际需要来决定。血糖控制差的病人或病情危重者应每天自测4~7次,直到病情稳定,血糖得到控制。
当病情稳定或已达到血糖控制目标时,可以每周监测1~2天的全天5~7个时间点血糖。使用胰岛素治疗者,在治疗开始阶段每天至少要测血糖5次,血糖达到控制目标后放宽到2~4次。使用口服药和生活方式干预的糖友,血糖控制达标后每周测血糖2~4次。每天7个点的血糖为三餐前及三餐后2小时和睡前血糖。
三、什么情况需要尽快进行血糖监测
1.出现饥饿感。许多患者认为,有饥饿感就是低血糖。其实有些患者由于存在胰岛素抵抗,自身血糖很高但不能被身体利用,也会产生饥饿感。因此,觉得特别饿,一定要查查血糖,以避免盲目施治。
2.口渴。口渴是高血糖的症状之一,因此在喝水前最好搞清楚,到底是因为血糖高还是因为体内缺水。
3.疲劳。血糖波动时,患者易感疲劳。所以,如果觉得全身没劲,应测一下血糖,采取相应措施。
4.开车。患者在高血糖或低血糖时开车都是很危险的。如果血糖过低,你可以先吃点糖,15分钟后再检测一下,确认正常后再上路。如果测出来血糖过高,最好请别人开车。
5.睡得特别死。有些患者睡得特别死,血糖高、低都不能把他们弄醒。对这些患者来说,如果血糖近期不稳定,最好上床前测一下,上闹钟半夜起来再测一次。
6.脾气变大。低血糖的症状包括易怒、焦虑、颤抖、心慌、出汗、饥饿等,每个人的感觉不一样,因此出现情绪变糟时,也许该测血糖了。
7.压力骤增。家庭变故、工作压力会使血糖水平升高,如果压力来源持续存在,需要频测血糖。
8.忙碌。忙碌本身会让血糖升高,另外也容易让人忘记测血糖,甚至忘记吃饭。因此,忙的时候不妨用闹钟或便条来提醒自己测血糖。
四、使用血糖仪进行血糖监测
自测血糖是糖尿病患者生活中的大事,血糖测得准不准,可能性命攸关。因此正确使用血糖仪监测血糖非常重要。
第一,血糖仪必须配合同一品牌的试纸,不能混用。因为不同批次的试纸可能有区别,换用前要把新试纸的条形码数字输入仪器,否则影响测试结果。
第二,检测前用酒精消毒,待酒精干透以后再取血,以免酒精混入血液。
第三,采血量必须足以完全覆盖试纸测试区。取血时发现血液量少不能挤手指,否则会混入组织液,干扰血糖浓度。取血前将手在温水里泡一下,再下垂30秒。扎的时候把针按一下再弹出,以免扎得太浅。
第四,试纸要放在干燥、避光的地方保存,且最好选用单独包装的试纸。
第五,使用采血针保证一次性。
血糖达标,吃对药、按时吃最重要
说到底,测血糖只是检验治疗效果的手段,而为了治疗达标,最基本的还是药物治疗。

















 1
1 2
2 3
3 4
4 5
5