过敏性荨麻疹症状是怎样的 过敏性荨麻疹与哪些因素有关
2017-04-05 15:02 来源:网友分享
一、过敏性荨麻疹会有哪些症状
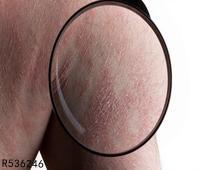
1、皮肤病的专家称,对于过敏性荨麻疹来说,通常会出现皮肤受压后4到8小时局部会发生风团,皮损的过敏性荨麻疹的症状,持续时间为8到72小时,平均20小时左右。
2、其次,过敏性荨麻疹还有可能会水肿。用拇指和食指挤皮肤,过敏性荨麻疹患者的皮肤,可呈橘皮样外观,表明皮肤深部有水肿。但如微血管内血清渗出急剧,压迫管壁,风团可呈苍白色,表面毛孔显着如桔皮样。数小时内水肿减轻,风团变为红斑而渐消失,但新的风团陆续发生,此伏彼起,一日之内可多次发生。
3、风团痒感。多数过敏性荨麻疹患者风团是有痒感的,还可有灼痛、烧灼、刺痛感,尤其多见于跖部、头部皮损。
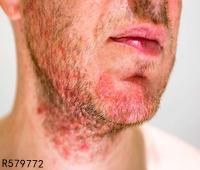
4、过敏性荨麻疹症状约半数患者都有全身症状,如畏寒、发热、多汗、眩晕、恶心、头痛、关节痛、疲劳、呼吸困难等。而且过敏性荨麻疹症状,好发于身体受压部位,如掌、跖、臀、上背,少见于面部。
二、哪些因素易导致过敏性荨麻疹
1、遗传因素如家族性冷性荨麻疹。
2、感染细菌性感染、病毒性感染、真菌性感染与寄生虫。虫咬症如螨、跳蚤、臭虫、肠道寄生虫、包囊虫等。
3、食物以含有特殊蛋白质的鱼、虾、蟹、鸡蛋、牛奶等常见致病因素。
4、物理及化学因素如冷、热、日光、摩擦及压力等物理性和机械性刺激或某些化学物质进入人体而发。
5、药物:许多药物常是引起本病、青霉素、痢特灵、磺胺药类药物。血清、疫苗等可由变态反应引起,吗啡、可待因、阿托品等药物能直接使肥大细胞释放组织按等引起。这是过敏性荨麻疹的常见病因之一。
6、精神因素及内分泌的改变精神紧张、感情冲动、月经、绝经、妊娠等。
过敏性荨麻疹既是一种独立的疾病,也可能是某些疾病的一种皮肤表现。能导致荨麻疹的疾病较多,例如感染性疾病:寄生虫感染像肠蛔虫、蛲虫等。另外,糖尿病、甲亢、月经紊乱,甚至体内潜在的肿瘤等,都可能引起荨麻疹。过敏性荨麻疹,应予避免。患寒冷性荨麻疹的人不要去海水浴场,也不能洗冷水浴,冬季要注意保暖。
三、过敏性荨麻疹应怎么有效治疗
临床上用于治疗荨麻疹的常用药物是抗组胺药。第一代抗组胺药(如扑尔敏、赛更定等)可有效减轻症状和皮损数目,但常有镇静(嗜睡)和抗胆碱等副作用,限制了其长期和白天使用。第二代抗组胺药(如氯雷他定)的镇静作用弱,是目前临床上治疗的一线药物。一般建议连续、规则服用3-6个月,然后逐步减量。对于单用一种药物不能有效控制症状这,可考虑剂量加倍、联合其他不同类型抗组胺药物等方案。
部分研究证实H1受体阻滞剂和H2受体阻滞剂联合治疗CU比单用H1受体阻滞剂有效。但也有研究未证实这一效果。部分有效的病人可能与H2受体阻断后导致血中H1受体拮抗剂的水平升高有关,因此这种治疗方案值得进一步研究。
对抗组胺药物(联合和高剂量)无反应者,可考虑激素。目前没有大规模双盲安慰剂对照的研究观察慢性荨麻疹长期使用激素的有效性和安全性。由于可能的副作用,激素的应用一般限于急性荨麻疹和慢性荨麻疹急性发作的患者。标准的起始剂量为0.5-1.0mg/kg/d,随后逐渐减量到能够维持效果的剂量。随着治疗时间的延长,出现激素诱发的副作用的机会增加,因此应仔细考虑风险和收益。
四、过敏性荨麻疹的诊断方法有哪些
1、急性荨麻疹:起病常较急,皮肤突然发痒,很快出现大小不等的鲜红色风团,呈圆形、椭圆形或不规则形,多孤立散在,亦可融合成片。但如微血管内血清渗出急剧,压迫管壁,风团可呈苍白色,表面毛孔显着如桔皮样。数小时内水肿减轻,风团变为红斑而渐消失,但新的风团陆续发生,此伏彼起,一日之内可多次发生。
2、慢性荨麻疹:全身症状一般较轻,风团时多时少,反复发生,常达数月或若干年之久。有的有时间性,如晨起或临睡前加重,有的则无一定规律。大多数患者不能找到病因,其病顽强难治,这种过敏性荨麻疹症状,需配合医生长期进行治疗。
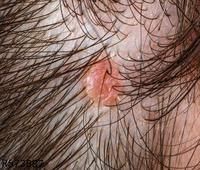
3、血管性水肿,亦称巨大荨麻疹:主要发生于组织疏松的部位,如眼睑、口唇、外生殖器等处。多为单发,偶发于两处以上。损害为突然发生的局限性肿胀,累及皮下组织,边界不清,表面肤色淡红或正常、发亮,触之有弹性感,持续1~3日可自行消退,但可在同一部位反复发作。若发生于喉头粘膜,可引起呼吸困难,甚至窒息导致死亡。
4、冷性荨麻疹:可分为两种:一种为家族性,为常染色体显性遗传,较罕见。于出生后不久或早年发病,终生反复不止。遇冷后除发风团外,可同时有发热、寒战、头痛、关节痛等症状。发作时有嗜中性白细胞增多。被动转移实验阴性。另一种为获得性,较多见于女性青年,在气温骤降,接触冷风、冷水或冷物后,于暴露或接触冷物部位产生风团或斑块性水肿,持续半小时乃至3~4小时。
疾病百科| 荨麻疹
温馨提示:
传统抗组胺药物常有嗜睡、头晕、口干等副作用。驾驶员、高空作业人员等慎用。青光眼、前列腺肥大患者慎用。
荨麻疹俗称风疹块。是由于皮肤、黏膜小血管扩张及渗透性增加而出现的一种局限性水肿反应,通常在2~24小时内消退,但反复发生新的皮疹。病程迁延数日至数月。临床上较为常见。更多>>


















 1
1 2
2 3
3 4
4 5
5